Ndër ekzaminimet e para laboratorike që duhet bërë kur konstatohet shtatzënia është përcaktimi i grupit të gjakut.
Dr. sci. Hakif Hoxha, transfuziolog-imunohematolog
Grupet e gjakut janë në realitet antigjenet eritrocitare. Rruazat e kuqe të njeriut (eritrocitet) në sipërfaqen e membranës së tyre kanë mbi 600 antigjene të radhitura sipas mënyrës së trashëgimit në 26 sisteme; prej të cilave më të rëndësishme janë dy:
1. Sistemi ABO që nënkupton termin tradicional të grupeve të gjakut (A, B, AB dhe O) pa të cilin nuk ka transfuzion të gjakut, dhe,
2. Sistemi Rhesus i cili përbëhet prej më tepër se 50 antigjeneve, por në aspektin imunologjik më i rëndësishmi është antigjeni Rh-D që tradicionalisht quhet Rh-faktori. Ky antigjen ka frekuencë të ndryshme tek popujt, racat dhe vendet e ndryshme të botës. Rh-D antigjeni është prezent te 85% e popullatës së bardhë. Shumë më i shpeshtë është te popujt e lindjes (tajvanezët 99.67%).
Tek ne, kosovarët, ky antigjen është i pranishëm në 87.65%, që do të thotë Rh-D pozitiv dhe 12.35% Rh-D negative. Përafërsisht kështu është edhe te popujt tjerë ballkanas. Ekzistojnë edhe sisteme tjera si ai Kell, Kidd dha Duffy, që shumë më rrallë implikohen në shtatzëni.
Meqenëse këto antigjene në eritrocite trashëgohen nga të dy prindërit njësoj, dmth., fëmija (fetusi) ka gjysmën e antigjeneve të babait dhe gjysmën tjetër nga nëna, asnjëherë fëmija dhe nëna nuk janë të njëjtë në aspektin imunogjenetik. Prandaj, fetusi është transplantim natyror alogjen në organizmin e nënës, e cila nuk e hedhë atë në aspektin imunologjik përgjatë dhjetë muajve lunar të shtatzënisë, që në fakt e paraqet një paradoks imunologjik në imunologjinë humane reproduktive.
Kishte edhe imunologë që procesin e lindjes e krahasuan me hedhjen e transplantit?! Megjithatë, nëna reagon pjesërisht në antigjenet eritrocitare të fetusit, të cilat i ka trashëguar prej babait, sepse këto janë të huaja për sistemin imunologjik të nënës. Ky proses quhet aloimunizim apo sensibilizim dhe manifestohet si sëmundja hemolitike e të porsalindurit ose morbus haemolyticus neonatorum. Më parë quhej eritroblastoza fetale.
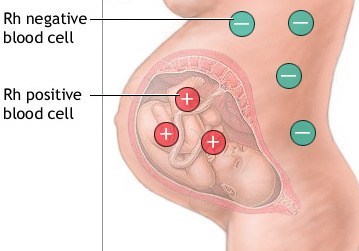
Ky komplikim i shtatzënisë ndodhë kur ekziston mospërputhshmëria në mes grupeve të gjakut të nënës dhe fetusit ose fëmijës. Shpesh dëgjohet në popullin tonë një përkufizim i gabueshëm për këtë sëmundje ”fëmijët e çifteve me gjak të njëjtë – nuk jetojnë”.
Quhet hemolitike, sepse shkatërrohen eritrocitet e fetusit ose të porsalindurit. Sistemi imunologjik i nënës i sheh eritrocitet e fëmijës të vet si të huajat, meqenëse kanë antigjenet që i ka trashëguar prej babait e të cilat mungojnë te nëna. Ngjashëm me hyrjen e baktereve në organizëm, sistemi imunologjik i nënës prodhon antitrupa për t’i shkatërruar eritrocitet e fëmijës.
Këta antitrupa mbesin në organizmin e nënës dhe në shtatzënitë e ardhshme paraqesin rrezik për eritrocitet e fëmijës. Nëna tani është e sensibilizuar apo aloimunizuar për tërë jetën. Kjo ndodhë zakonisht në tremujorin e fundit të shtatzënisë (fetal-maternal hemorrhage). Kalimi transplacentar i eritrociteve të frytit në qarkullimin e nënës bëhet më tepër gjatë lindjes, abortit, ose procedurave invazive diagnostike (amniocenteza, biopsia e trofoblastit, punkcioni i gjakut fetal, cerklazha, traumat uterine).
MHN më shpesh (96%) ndodhë kur një nënë Rh-D negative ka një fëmijë Rh-D pozitiv. Problemi i ngjashëm jo shpesh ndodhë edhe kur nuk përputhen grupet e gjakut ABO në mes nënës dhe fëmijës:
| Grupi i nënës | Rh D negativ | 0 | A | B |
| Grupi i fëmijës | Rh D pozitiv | A ose B | B | A |
Në shtatzëninë e parë, zakonisht fëmija nuk ka problem, sepse sensibilizimi ndodhë në fund të shtatzënisë ose gjatë lindjes. Antitrupat e prodhuar janë IgM që nuk kalojnë te fryti (placentën) dhe sasia ose titri i tyre është tejet i ulët. Zakonisht në shtatzënitë vijuese lindin problemet nëse nëna bartë ose lindë fëmijën Rh-D pozitiv, sepse antitrupat janë të tipit IgG që kalojnë placentën dhe do të sulmojnë eritrocitet e fetusit duke i shkatërruar ato.
Si manifestohet sëmundja
Fryti brenda mitrës rrezikohet nga anemia, por shkalla e rrezikshmërisë së tij varet drejtpërdrejt prej intensitetit të hemolizës së eritrociteve. Te format e rënda të sëmundjes aplikohet transfuzioni intrauterin; kur fëmijës i jepet transfuzioni i gjakut drejtpërdrejt në mitër, gjë që ende nuk bëhet në vendin tonë. Nëse nuk bëhet kjo ndërhyrje fryti ënjtet, macerohet (hydrops) dhe shtatzënia dështon. Poashtu, te këto raste bëhet edhe lindja e parakohshme varësisht nga pjekuria e frytit.
Pas lindjes foshnja më tepër rrezikohet nga veprimi toksik i bilirubinës sesa nga anemia dhe format e sëmundjes. Varësisht nga intensiteti i sëmundjes ajo manifestohet si anemi, verdhëz apo kernicterus që është formë shumë e rendë e kësaj sëmundje me dëmtime të rënda të trurit.
Diagnostikimi
1. Te çdo shtatzënë duhet bërë grupin e gjakut ABO dhe Rh-D. Në rast se shtatzëna është Rh-D negative, kjo duhet bërë patjetër edhe te bashkëshorti. Nëse bashkëshorti është Rh-D pozitiv duhet hulumtuar antitrupat eventual (Testi i Coombs-it indirect) në muajin e III-të ose IV-të dhe të VIII-të të shtatzënisë. Në praktikën e përditshme tek ne ka keqkuptime, sepse shpesh gjinekologët kërkojnë të bëhen antitrupat çdo muaj e kjo është e panevojshme derisa ky test është negativ. E kur antitrupat janë prezent në gjakun e shtatzënave, ky test duhet përsëritet çdo muaj apo edhe më shpesh, varësisht nga titri i tyre dhe vlerësimi i mjekut sesa po vuan fryti në mitër.
2. Vlerësimi gjendjes së frytit në mitër bëhet me amniocentezë (duke analizuar prezencën e ngjyrës së verdhë në lëngun amnional) dhe me ultrazë duke analizuar madhësinë e shpretkës, mëlçisë dhe zemrës së fëmijës. Pas lindjes shenjat e sëmundjes bazohen në anemi, hiperbilirubinemi dhe verdhëza që zhvillohet pas lindjes brenda 24 – 36 h, ndërsa në laborator testi i Coombs-it direkt bëhet pozitiv.
Mjekimi
Në rast se diagnostikohet kjo sëmundje preferohet që lindja të kryhet në klinikë ku ka mundësi të tretmanit adekuat. Para lindjes kur konstatohet se fryti po vuan nga anemia duhet të jepet transfuzion i gjakut në kërthizën e fëmijës kur ai ende është në mitër. Metodat e mjekimit pas lindjes janë transfuzionet e gjakut te anemia e të porsalindurit, fototerapia (rrezet ultraviolete zbërthejnë bilirubinën) dhe ndërrimi i gjakut (eksanguinotransfuzioni) te verdhëza intensive kur fëmijës i ndërrohet gjaku një apo më shumë herë, varësisht nga shkalla e sëmundjes, derisa të normalizohet bilirubina (pigment që lirohet nga zbërthimi i eritrociteve).
Parandalimi
Që në vizitën e parë prenatale të shtatzënës duhet bërë tipizimin e antigjenve eritrocitare ABO, Rh dhe Kell. Përcaktimi i grupeve tjera të gjakut bëhet sipas nevojës pas identifikimit të antitrupave. Njëkohësisht bëhet edhe skriningu i antitrupave eritrocitar dhe identifikimi i tyre. Poashtu, përcaktohet edhe klasa e imunoglobulinave te antitrupat e gjetur (IgM ose IgG). Edhe përcaktimi i nënklasave të IgG ka rëndësi klinike dhe prognostike. IgG1 e kalojnë placentën më herët sesa IgG3.
Te imunizimi në Rh-D është i nevojshëm edhe tipizimi i eritrociteve të bashkëshortit, për përcaktimin e zigozitetit të antigjenit Rh-d. Nëse kjo nuk është e mundur duhet bërë kordocentezën, me të cilën merret mostra e gjakut fetal për ekzaminim. Nëse zbulohen antitrupat, titrimi përsëritet çdo muaj, kurse në tremujorin e fundit çdo dy jave. Si titër kritik merret zakonisht titri 1/32, kurse të shtatzënat me komplikime të mëparshme 1/8, kur edhe indikohet amniocenteza. Lëngu amniotik nxjerret me punkcion pas pozicionimit të frytit me ultrazë, në të cilin matet sasia e bilirubinës dhe bëhen hulumtimet tjera gjenetike.
Skriningu zakonisht përsëritet javën e 28 të shtatzënisë. Vetëm aloimunizimet në antigjenin Rh-D mund të parandalohen me aplikimin e serumit anti Rh-D gjatë shtatzënisë dhe pas lindjes.
Aloimunizimi në antigjenet e sistemit ABO nuk mund të parandalohet. Imunoglobulina Rh (RhoGAM) është anti-D gamaglobulinë e purifikuar që përfitohet prej dhuruesve të hiperimunizuar. Gamaglobulina anti-D në fillim u jepej brenda 72 orëve pas lindjes nënave Rh-D negative që kanë lindur fëmijë Rh-D pozitiv në dozë prej 300 μg në muskul.
Me këtë tretman incidenca e imunizimit kishte rënë në 1%, por me aplikimin e gamaglobulinës anti-D para lindjes (në javët 28-32) kjo shifër u zvogëlua në 0.2%. Kjo gamaglobulinë, aplikohet poashtu pas abortit, amniocentezës dhe rasteve tjera traumatike kur mund të zhvillohet gjakderdhja fetomaternale.
Meqenëse 87% e popullatës shqiptare janë Rh-D pozitiv, mundësia teorike e senzibilizimit është 13%, por ky tregues bie në 6% , meqenëse nuk zhvillohet te shtatzënia e parë dhe te gratë që janë inkompatibile me burrin në sistemin ABO.
Fatmirësisht, te ne, viteve të fundit gjinekologët po tregohen të kujdesshëm dhe po japin profilaksinë sipas standardeve botërore që nënkupton dhënien e saj edhe para lindjes kur është rreziku më i madh për imunizim. Mandej te ndërprerja e shtatzënisë (aborti), patjetër duhet bërë grupet e gjakut dhe nëse shtatzëna është Rh-D negative duhet dhënë profilaksinë, sepse gjatë kiretazhës mundësia e sensibilizimit është shumë e madhe.
Nëse bëhet grupi i gjakut te secila shtatzënë dhe jepet profilaksa (Rhogami) me kohë ky komplikim do t’i takojë së kaluarës; do të mbesin vetëm aloimunizimet në sistemet tjera të grupeve të gjakut që janë tejet të rralla.
/Familjadheshëndeti






One Comment